이보네스시맙·사시투주맙 등 새로운 치료제 역할 확인
HER2 돌연변이 폐암 환자에서 새로운 표적 가능성 열어
[ESMO 2025=독일 베를린]유럽종양학회(ESMO)가 진행성 및 전이성 폐암 치료 전략을 바꿀 수 있는 최신 연구를 대거 쏟아냈다.
발표된 연구들은 비소세포폐암(NSCLC)과 소세포폐암(SCLC) 치료에서 새로운 표적치료제와 면역항암제 그리고 항체약물접합체를 평가한 것으로, 이중 일부는 난치성 폐암치료에서 새 지평을 열며 지침 변화 영향력도 갖췄다는 평가다.
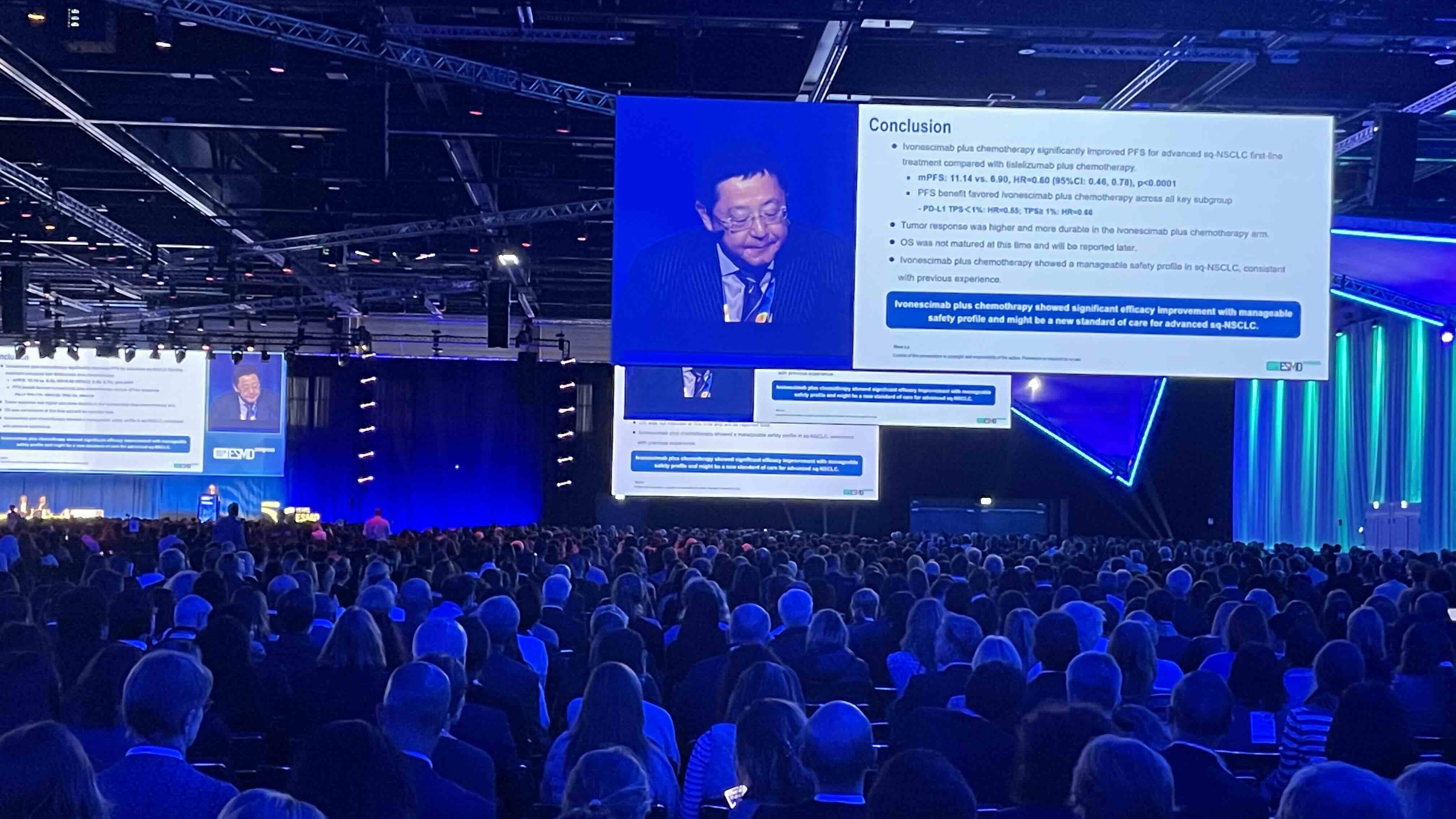
우선 20일 공개된 HARMONi-6(LBA4) 연구는 폐암 분야 연구 중에서 가장 많은 주목을 받았다. 그 이유는 진행성 편평상피 비소세포폐암 환자를 대상으로 PD-1 계열 면역항암제 이보네스시맙(ivonescimab)+항암요법을 또다른 면역항암제 티슬렐리주맙(tislelizumab)+항암요법과 비교했기 때문이다.
연구 결과 이보네스시맙군과 티슬레리주맙군의 무진행생존율(PFS)은 각각 11.1개월 대 6.9개월로, 차이를 보였으며, 궁극적으로 사망위험을 40% 줄였다(HR 0.60, 95% CI 0.46–0.78; p<0.0001). 이같은 결과는 PD-L1 TPS <1% 환자군에서도 이어졌고, 통계적으로 유의한 차이를 보였다(9.9개월 vs 5.7개월, HR 0.55). 전체 안전성 프로파일은 양군에서 유사했으며, grade ≥3 출혈 사건은 각각 1.9%와 0.8%였다.
발표를 한 션루(Shun Lu) 상하이 지아오 통 의과대학병원(Shanghai Jiao Tong University) 폐암센터 교수는 "이 연구를 통해 이보네스시맙+항암요법이 진행성 편평상피 비소세포폐암 환자의 1차 치료의 새로운 표준으로 자리할 가능성을 확인했다"고 평가했다.

토론자로 나선 안명주 성균관의대 종양내과 교수는 "치료법이 제한적인 진행성 편평상피 비소세포폐암에서 이보네스시맙이 생존율 개선을 보여줬다"면서 "이 약물은 VEGF/PD-1 이중항체로 구성된 퍼스트인클래스 약물로 다른 면역항암제보다 강력한 효과를 보여주었다"고 평가했다.
또 OptiTROP-Lung04(LBA5)는 EGFR-TKI 후 진행된 EGFR 변이 비소세포폐암(NSCLC) 환자를 대상으로 항체약물접합체(ADC) 신약 사시투주맙 테루모테칸(Sac-TMT)을 백금 기반 항암요법과 비교한 3상 연구다.
연구 결과 Sac-TMT 군의 무진행 생존율(PFS)은 8.3개월(대조군 4.3개월) 및 전체생존율(OS) NR(대조군 17.4개월)로 각각 대조군 대비 유의한 개선을 보였다(PFS HR 0.49 (0.39 - 0.62) P<0.0001, OS HR 0.60 (0.44 - 0.82) P=0.0006). 전체적인 객관적반응률(ORR)은 60.6%로 대조군 43.1%보다 높았으며, grade ≥3 치료 관련 이상반응(TRAE)은 49.5%로 관리 가능한 수준이었다.
이번 연구는 EGFR-TKI 저항성 환자에서 항체약물접합체(ADC)를 쓸 수 있다는 근거를 마련한 첫 연구로 평가받으며 향후 표준 치료로 자리잡을 가능성을 제시했다.

NorthStar(LBA72) 연구는 EGFR 변이 전이성 비소세포폐암 환자를 대상으로 한 2상 연구로, 오시머티닙(Osimertinib)+국소집중치료(LCT) 병용치료의 가능성을 확인한 연구다. 병용치료군에서 무진행생존율(PFS)은 25.4개월로 단독보다 더 길었다(17.0개월 HR 0.60, p=0.02).
이 연구는 예후가 나쁜 EGFR 변이 전이성 비소세포폐암 환자에서 3세대 TKI 제제인 오시머티닙과 LCT치료법을 사용할 수 있는 근거를 마련한 것으로 평가됐다.
이와 함께 Beamion LUNG-1 (LBA74)와 SOHO-01 (LBA75) 연구는 HER2 변이 비소세포폐암 1차 치료 환자를 대상으로 새로운 TKI 제제의 가능성을 확인한 초기 임상 연구다.
Beamion LUNG-1 연구에서 존거티닙(Zongertinib)은 객관적반응률(ORR) 77%, 6개월 PFS 79%, 6개월 DoR 80%로 강력한 효능을 보였으며, grade 3 이상 TRAE는 18%였다. SOHO-01 연구에서 세바버티닙(Sevabertinib)은 전신 치료 경험 여부와 관계없이 ORR 38~71%, PFS 5.5~12.2개월을 달성하며, 안전성 또한 관리 가능한 수준이었다. 주요 부작용은 설사, 간수치(ALT/AST) 상승 등이었다.
두 연구는 모두 초기(1/2상) 임상이지만 모두 HER2 변이 비소세포폐암에서 1차로 사용했을 때 높은 효능과 관리 가능한 안전성을 보여, 향후 표준 치료 옵션으로 발전할 조건을 갖췄다는 평가다.
SKYSCRAPER-03 (LBA69) 연구는 3기 국소 진행성 비소세포폐암 환자에서, 2가지 면역항암제를 투여한 시험적인 3상 연구다. 사용된 약물은 아테졸리주맙(atezolizumab)+티라골루맙(tiragolumab) 병용요법으로 더발루맙(durvalumab) 단독과 비교했는데 결과적으로 추가적인 PFS 및 OS 개선 효과는 없었다.
마지막으로 DeLLphi-304 (LBA100) 연구는 탈라타맙의 안전성 분석이다.
해당 연구는 이전에 치료경험이 이은 소세포폐암(SCLC) 환자를 대상으로 DLL3 표적 이중특이성 T세포 조절제 탈라타납(tarlatamab)을 평가한 3상 연구인데, 치료 관련 이상반응이 예측 가능하고 관리 가능한 수준으로 나타나면서 2차 치료 옵션으로 가능성을 제시했다.
세부 분석에서 주요 부작용은 사이토카인 재발 신드롬(CRS, 56%)와 신경계 이상반응(45%)이였으며, 심각한 혈액학적 독성은 있었지만 화학요법 대비 3배 이상 낮았다.
폐암 분야 교육세션에 참석했던 티나 카스콘(Tina Cascone) 교수는 "최근 폐암 치료에서 가장 큰 숙제는 치료 이후 약물 선택이며 다행히 새로운 표적항암제와 면역항암제의 등장, 그리고 병용요법의 시도 등으로 후속 치료 발전이 거듭하고 있다. 다만 임상에 적용하기 위해서는 아직 더 많은 연구가 진행되어야 한다"고 말했다.